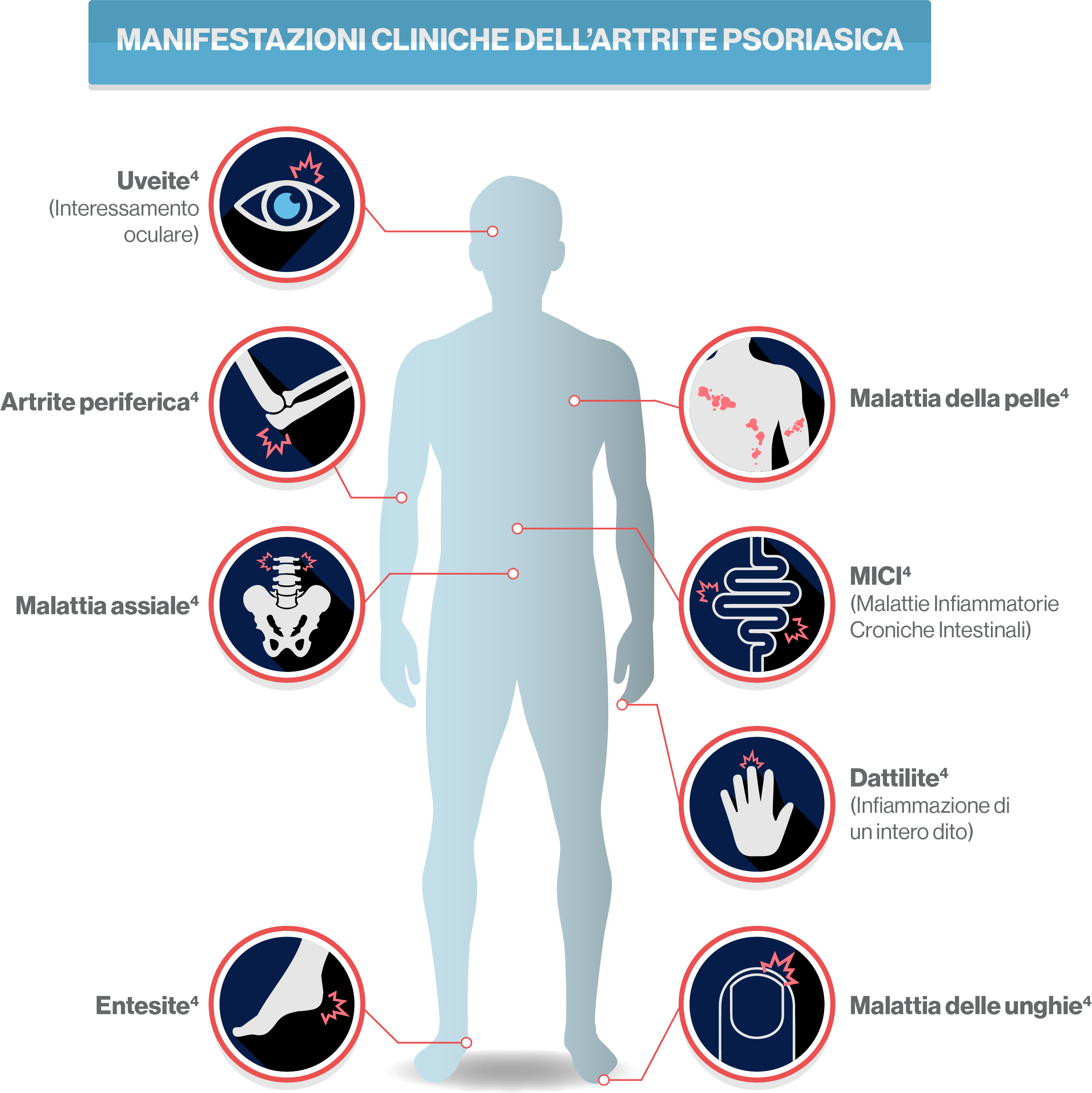
Essa, infatti, può configurarsi come una sindrome in cui le sue diverse manifestazioni (artrite, interessamento cutaneo, entesite, coinvolgimento extra articolare e comorbidità) possono presentarsi contestualmente.1
Tra i fattori che contribuiscono all’insorgenza dell’artrite psoriasica ci sono fattori ambientali come le infezioni (streptococco), l’utilizzo di farmaci, traumi alle articolazioni e stress.2
Negli ultimi vent’anni è emerso che il 40-60% dei pazienti sviluppa complicanze a livello delle articolazioni (erosioni, deformità).2
L’artrite psoriasica presenta un quadro clinico eterogeneo e articolato
I pazienti potrebbero avere diverse manifestazioni della malattia come alterazioni delle unghie, infiammazioni alle articolazioni periferiche e dello scheletro assiale, infiammazione dei tendini con conseguente dolore. Ciascuna manifestazione può essere presente sia da sola sia in combinazione con le altre.2
Impatto del dolore
Il dolore cronico è il sintomo principale e colpisce articolazioni, tendini e ossa. In pazienti con dolore cronico si riscontrano spesso anche difficoltà a concentrarsi, difficoltà a dormire e problemi di memoria.6
Per valutare il grado di dolore di ogni paziente esiste la VAS (Scala Visuale Analogica), una scala che va da 0 (assenza di dolore) a 10 (massima intensità di dolore) e indica visivamente il punto sulla linea che corrisponde al dolore provato.7
Diagnosi e management della malattia
Le caratteristiche cliniche eterogenee dell’artrite psoriasica rendono complessa e articolata la diagnosi.5
I reumatologi possono richiedere diversi esami per la diagnosi dell’artrite psoriasica
- Esami del sangue (possono aumentare i valori degli indici infiammatori VES e PCR e dell’acido urico. L’aumento dell’acido urico è associato alla sindrome metabolica che, in alcuni casi, accompagna l’artrite psoriasica)8
- Ecografia2
- Risonanza magnetica (MRI)2
- Radiografia2
- Tomografia computerizzata (TC)2
- Scintigrafia ossea2
Vista la complessità della malattia, sono stati sviluppati degli indici di attività di malattia unidimensionali e multidimensionali1
- Disease Activity index for Psoriatic Arthritis (DAPSA)
- Minimal Disease Activity (MDA)
- Low Disease Activity (LDA)
- Very Low Disease Activity (VLDA)
Il trattamento ha come scopo quello di raggiungere un’attività minima di malattia, migliorando in questo modo la qualità di vita dei pazienti ed evitando o minimizzando la comparsa di possibili complicanze.5
Le recenti linee guida EULAR identificano nel raggiungimento della remissione o, in alternativa, della Low Disease Activity l’obiettivo terapeutico da raggiungere.9
L’approccio treat to target (T2T) identifica obiettivi mirati e richiede un aggiustamento del trattamento fino al loro raggiungimento.10
La scelta dell’obiettivo terapeutico deve essere basata su una decisione condivisa tra paziente e reumatologo.11
Bibliografia
- Lubrano E, et al. Residual Disease Activity and Associated Factors in Psoriatic Arthritis. J Rheumatol 2020; 47(10):1490-1495.
- Liu JT, et al. Psoriatic arthritis: Epidemiology, diagnosis, and treatment. World J Orthop 2014; 5(4):537-543.
- American College of Rheumatology. Diseases & Conditions: Psoriatic Arthritis 2019. https://www.rheumatology.org/I-Am-A/Patient-Caregiver/Diseases-Conditions/Psoriatic-Arthritis.
- Gladman DD, et al. Psoriatic arthritis: epidemiology, clinical features, course, and outcome. Ann Rheum Dis 2005; 64(Supll. 2):ii14-ii17.
- Ocampo D V, Gladman D. Psoriatic arthritis. F1000Res 2019; 8:F1000 Faculty Rev-1665.
- Hendricks O, et al. Efficacy and safety of cannabidiol followed by an open label add-on of tetrahydrocannabinol for the treatment of chronic pain in patients with rheumatoid arthritis or ankylosing spondylitis: protocol for a multicentre, randomised, placebo-controlled study. BMJ Open 2019; 9:e028197.
- Delgado DA, et al. Validation of Digital Visual Analog Scale Pain Scoring With a Traditional Paper-based Visual Analog Scale in Adults. JAAOS Glob Res Rev 2018; 2:e088.
- ANMAR – Conoscere l’artrite psoriasica.
- Gossec L, et al. EULAR recommendations for the management of psoriatic arthritis with pharmacological therapies: 2019 update. Ann Rheum Dis 2020; 79(6):700-712.
- Garrido-Cumbrera M, et al. Improving the Management of Psoriatic Arthritis and Axial Spondyloarthritis: Roundtable Discussions with Healthcare Professionals and Patients. Rheumatol Ther 2017; 4(2):219-231.
- Smolen JS, et al. Treating axial spondyloarthritis and peripheral spondyloarthritis, especially psoriatic arthritis, to target: 2017 update of recommendations by an international task force. Ann Rheum Dis 2018; 77(1):3-17.
IT-IMMR-220036