Le psoriasis en plaques et le rhumatisme psoriasique : deux pathologies souvent liées
Cet article s’intéresse plus particulièrement à la relation entre le psoriasis en plaques et le rhumatisme psoriasique, ainsi qu’aux conséquences, pour les dermatologues, lors de la prise en charge de leurs patients atteints de psoriasis en plaques.
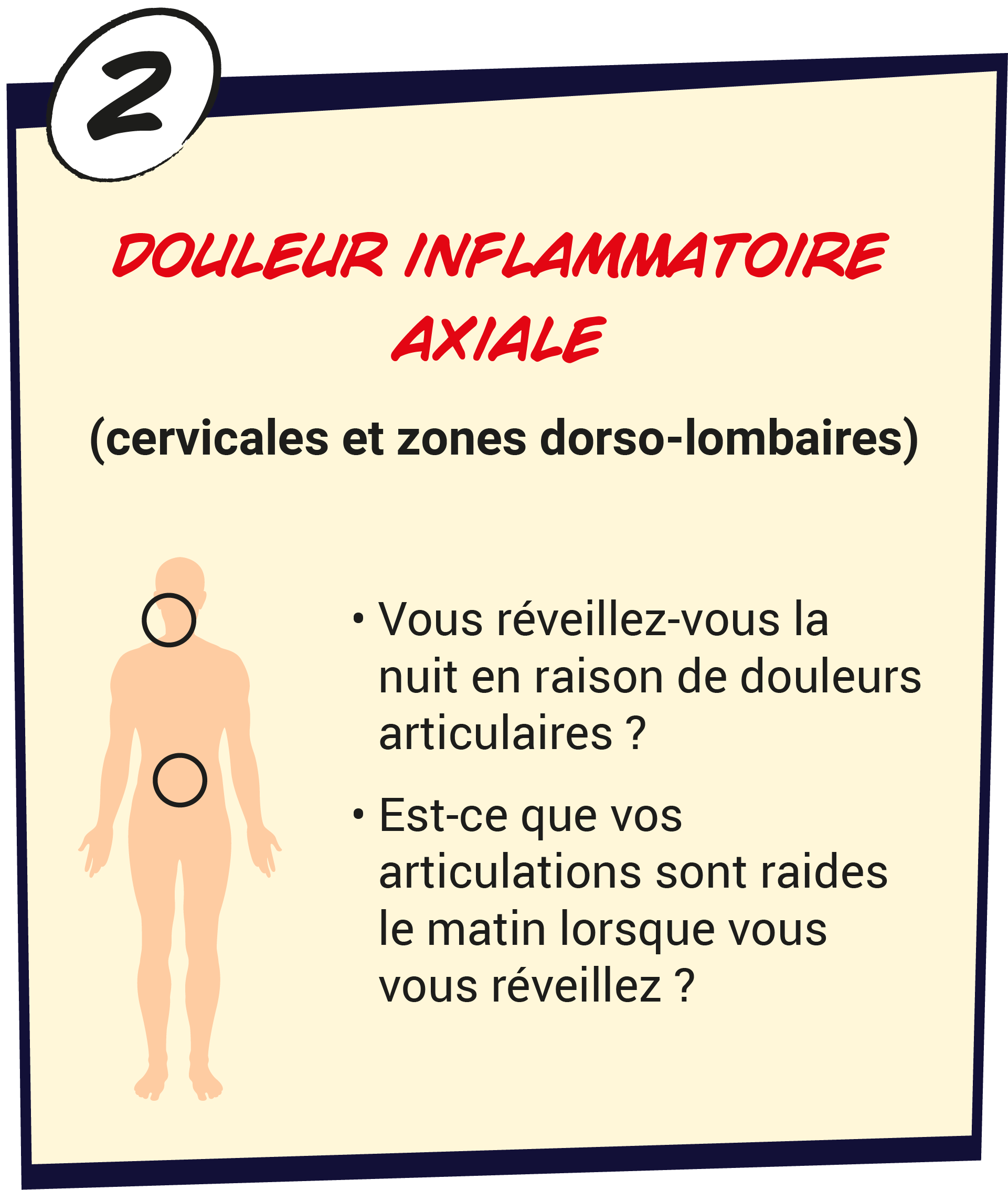
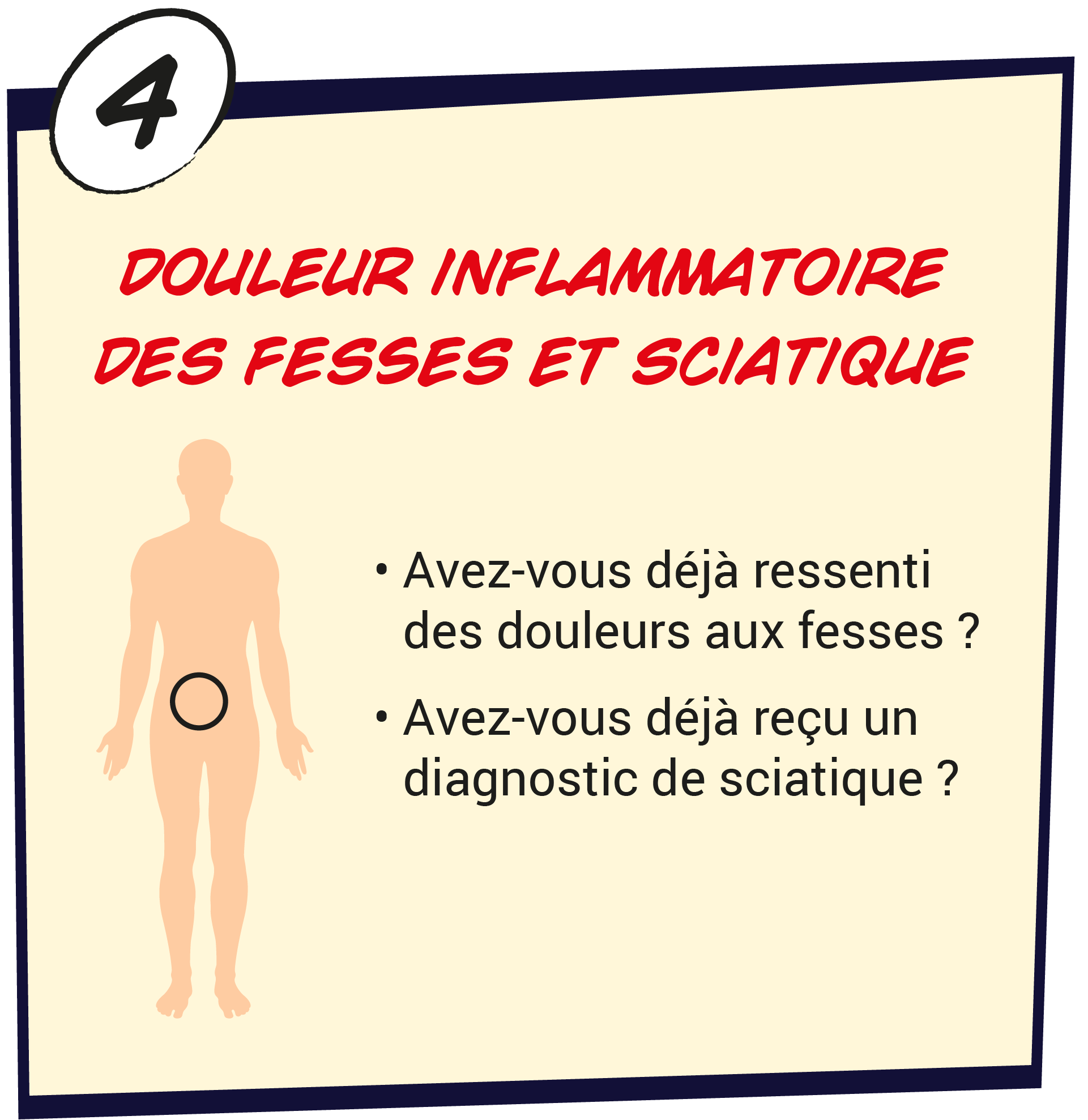
Compte tenu du risque de développer un rhumatisme psoriasique pour les patients atteints de psoriasis en plaques et des conséquences d’un diagnostic tardif, il est important de dépister cette comorbidité dès que possible.3 En effet, chez les patients atteints de rhumatisme psoriasique, des lésions articulaires peuvent rapidement apparaitre.2
Il peut être toutefois difficile de reconnaître en pratique clinique les atteintes articulaire associées au rhumatisme psoriasique, en raison de ses manifestations et de son évolution clinique.3
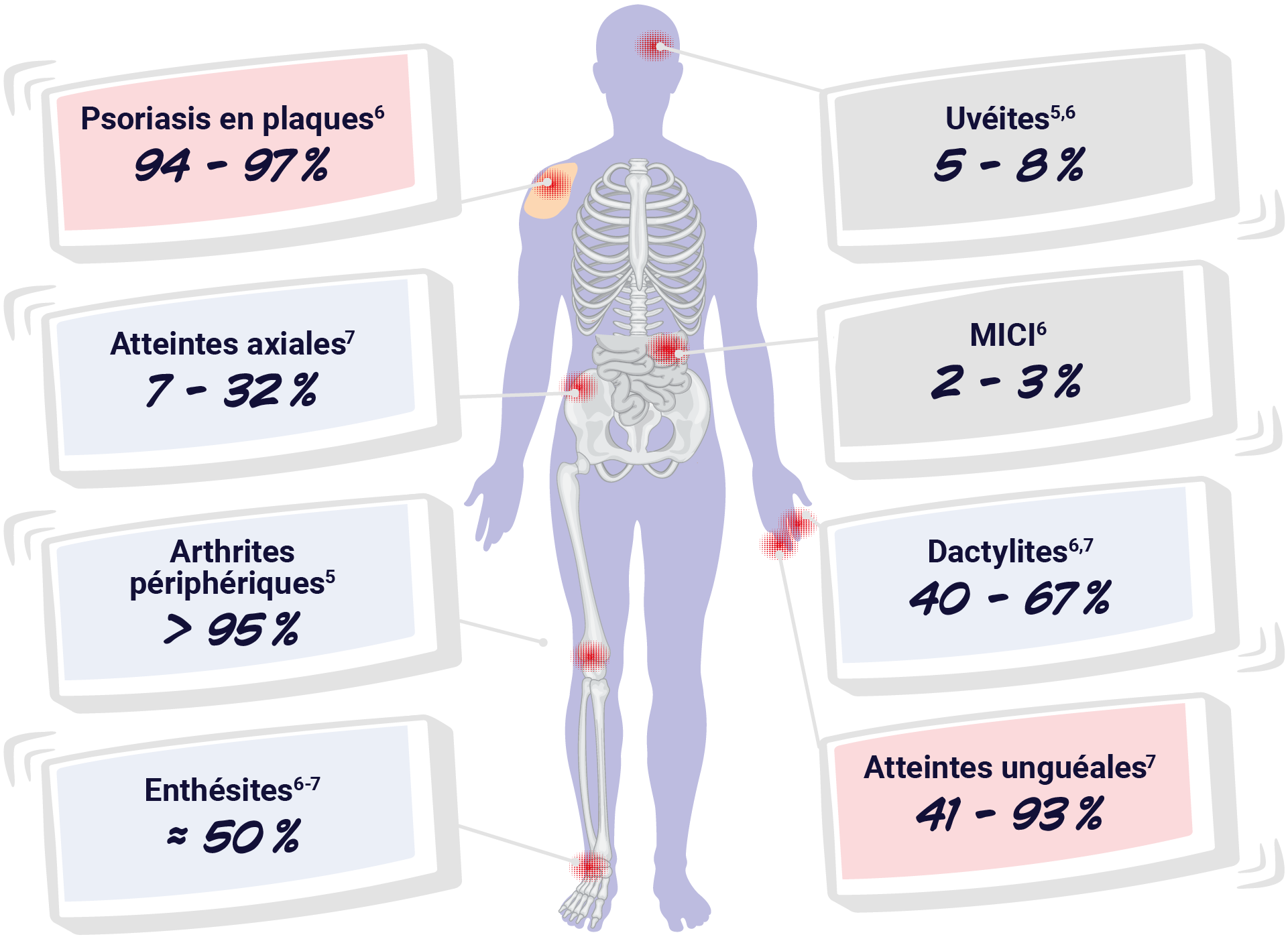
Les patients atteints de rhumatisme psoriasique peuvent présenter une variété de manifestations cliniques articulaires et extra-articulaires :6
Il est essentiel de prendre en charge le rhumatisme psoriasique dès le début de l’évolution de la maladie.
En effet, les lésions articulaires peuvent se développer rapidement, dès les premières années de la maladie.3
Dans la majorité des cas, la maladie est caractérisée par une alternance de phases de rechutes et de rémissions. Moins fréquemment, celle-ci va progresser de manière régulière ou rapide. Même chez les patients présentant des manifestations variables de la maladie, certains dommages tissulaires peuvent persister et s’accumuler au fil du temps.3
En outre, certaines comorbidités, telles que les maladies cardiovasculaires ou le diabète, ont une prévalence ou une incidence plus élevée chez les personnes atteintes de rhumatisme psoriasique que chez les patients non atteints de la maladie.7
MICI : Maladies Inflammatoires Chroniques de l’Intestin
- Gottlieb A, Merola JF. Psoriatic arthritis for dermatologists. Journal of Dermatological Treatment. 2020;31(7):662-79.
- Villani AP, Rouzaud M, Sevrain M, et al. Symptoms dermatologists should look for in daily practice to improve detection of psoriatic arthritis in psoriasis patients: an expert group consensus. J Eur Acad Dermatol Venereol. 2014;28:27-32.
- Gisondi P, Altomare G, Ayala F, et al. Consensus on the management of patients with psoriatic arthritis in a dermatology setting. J Eur Acad Dermatol Venereol. 2018;32(4):515-28.
- Mease PJ, Etzel CJ, Huster WJ, et al. Understanding the association between skin involvement and joint activity in patients with psoriatic arthritis: experience from the Corrona Registry. RMD Open. 2019;5(1):e000867.
- Ritchlin CT, Colbert RA, Gladman DD. Psoriatic Arthritis [published correction appears in N Engl J Med. 2017 May 25;376(21):2097]. N Engl J Med. 2017;376(10):957-70.
- Boehncke WH, Horváth R, Dalkiliç E, et al. Association between clinical specialty setting and disease management in patients with psoriatic arthritis: results from LOOP , a cross‐sectional, multi‐country, observational study. J Eur Acad Dermatol Venereol. 2020;34(9):2035-43. doi:10.1111/jdv.16251
- Ogdie A, Weiss P. The Epidemiology of Psoriatic Arthritis. Rheum Dis Clin North Am. 2015;41(4):545-68.
- Cobo-Ibáñez T, Villaverde V, Seoane-Mato D, et al. Multidisciplinary dermatology–rheumatology management for patients with moderate-tosevere psoriasis and psoriatic arthritis: a systematic review. Rheumatol Int. 2016;36(2):221-9.
- Gisondi P, Bellinato F, Maurelli M, et al. Reducing the Risk of Developing Psoriatic Arthritis in Patients with Psoriasis. Psoriasis (Auckl). 2022 Aug 10;12:213-20
FR-IMMD-230155 - 08/2023